梅毒検査について【妊娠中の検査シリーズ】

梅毒検査は妊娠初期に必ず!受ける検査。母子健康手帳には記入欄がバッチリあります。でも、梅毒ってどんな病気か、よく知らない人が多いのでは…。理解のためのキーワードは「性感染症」。梅毒は性行為で移る病気です。もうひとつのキーワードは「胎内感染」。もし妊婦が梅毒の場合、胎内で赤ちゃんに感染し、流早産や先天梅毒が起こる心配があります。梅毒は日本では少なくなった病気ですが、ここ数年、妊娠年齢の女性の感染者数が増えているといわれています。検査の目的と梅毒の正体をしっかり勉強しましょう!
梅毒検査
血液検査。「梅毒血清反応」といって、梅毒の原因である「トレポネーマ・パリドム」の感染の有無を調べる。妊娠初期(4~12週)に行うが、病院によっては妊娠後期に再度行う場合もある。検査方法には、STS(カルジオリピンを抗原に使う検査)と、TPHA(梅毒の病原体=トレポネーマ・パリドムを抗原に使う検査)がある。
| 検査時期 | 妊娠初期(4~12週) |
|---|---|
| 検査方法 | 血液検査 |
| 検査内容 | STSとTPHA |
| 検査結果 | 基準値:陰性(-) 陽性(+) |
| 母子健康手帳の 記入例 |
梅毒血清反応:結果は記載されず、実施日のみ記載される |
- ※母子健康手帳には「梅毒血清反応」という検査項目で記載される。
- ※母子保健法により検査費用は無料。公費負担は母子健康手帳をもらった妊婦が対象なので、妊娠届けを現住所のある自治体窓口に提出して、母子健康手帳と一緒に妊婦健診の助成券を受け取っておくこと。
- ※妊娠初期に陰性でも、念のために妊娠後期、または出産時に再度検査する医療機関が増えている。その場合は一部、費用を負担するケースがあるので、病院に確認すること。
もっと知りたい梅毒検査!Q&A
梅毒はどんな病気ですか?
梅毒はトレポネーマ・パリドムという病原菌の感染による性感染症(STD)です。皮膚や粘膜の小さな傷から、この病原菌が体内に入り込むことで感染します。初めは感染した部分だけに症状が出ますが、体内に入った病原菌はやがて血液の中に入って全身を巡り、体のいろいろなところにさまざまな症状が現れます。梅毒は、感染からの期間や症状によって、第1期から第4期までに分けられています。この間、症状が出たり出なかったりを繰り返すので、「全身性の慢性疾患(症状は急激には変化しないけれど、長く続く病気)」といわれています。
梅毒の症状 第1期~第4期
| 第1期(感染後約3週間~約3ヶ月) |
痛みのない小さな発疹が出る/見過ごされやすい 症状は感染後すぐには出ない。 潜伏期を経て感染から約3週間で、男女ともに外性器に小さいしこりが現れる。 稀に口唇、先にできることも。 発疹から少し遅れ、鼠径部(股の付け根あたり)などのリンパ節が腫れる。 どちらも痛みはなく、治療しなくても2~3週間で自然に消える。 その後、第2期の症状が出るまでは無症状。 |
|---|---|
| 第2期(感染後約3ヶ月~約3年) |
さまざまな発疹が出る。ほとんどの人は受診する。 皮膚や粘膜にさまざまな発疹が出る。 最初に出るのは梅毒性バラ疹。 淡紅色の小さな発疹で、おなか周りや顔、手足に出るが、痛みやかゆみはないので見過ごされることも。 感染後約12週間たつと、丘疹性梅毒疹が出る。 色は赤褐色から赤胴色で、丘疹の名前の通り、先がとんがった発疹で、大きさは小豆からエンドウ豆ぐらい。 その後、梅毒性乾癬(掌や足の裏)、扁平コンジローマなど多彩な発疹が出る。 微熱、倦怠感、関節痛、リンパ節の腫れなど、全身症状が出るので、第1期では見過ごした人も受診するケースがほとんど。 |
| 第3期・第4期(感染~3年以上) |
現在ではほとんど見られない 第3期では梅毒特有のゴム腫、第4期では血管症状(大動脈炎など)や神経症状が出る。 しかし、現在ではそれ以前にペニシリンで治療するため、ほとんど見られない。 |
梅毒って「梅」と関係があるのですか?
名前から想像すると、梅と関係がありそうですし、梅の毒が原因とも受け取れます。でも、赤や白のかわいい花が咲く梅の木や、梅干の原料になる梅の実とは関係ありません。梅毒は症状として発疹が出ます。その形が楊梅(ようばい/ヤマモモ)の実に似ているので、昔は「楊梅瘡(ようばいそう)」と呼ばれていたそうです。それがいつの間にか「楊」の字がなくなって、梅瘡(ばいそう)に。さらに黴毒(ばいどく)から梅毒(ばいどく)に変化したのが、名前の由来のようです。梅もヤマモモも無実!なんです。
妊娠初期に梅毒の検査をするのはなぜですか?
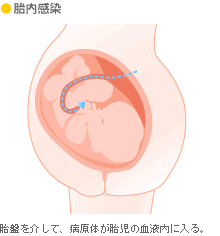
ほとんどは性行為で感染しますが、そのほかに重大な感染経路があります。妊娠中、母体から胎児に胎内感染するケースです。もし、梅毒の場合、母体の血液中の病原体は胎盤を通過して、高率におなかの赤ちゃんに感染します。早く治療を始めないと、赤ちゃんが胎内で亡くなったり、先天梅毒として生まれる心配があります。梅毒への感染は、母体にも胎児にも非常にリスクが高いのです。妊娠初期(4~12週)に行う梅毒検査の目的は、このような母子感染を防ぐこと! 早期発見と早期治療で赤ちゃんを助けることです。
梅毒検査は全員が受ける検査ですか?
母子感染を防ぐために母子保健法で義務付けられた検査なので、妊婦は全員受けます。なお、梅毒のほかにB型肝炎も母子保健法で義務付けられた検査です。
梅毒検査にはどんな方法がありますか?
梅毒検査は、検査を受ける人の血清(血液中の固形成分を除いた液体成分のこと)に、免疫反応を起こす抗原を加えて調べるので、「梅毒血清反応」といいます。もし、調べる人の血液の中に、梅毒の感染を示す抗体があれば、陽性に出ます。無ければ陰性です。
梅毒血清反応にはSTSとTPがあります。STSはカルジオリピンを抗原とする検査です。TPはトレポネーマ・パリドムの頭文字。梅毒の病原体を抗原とする検査で、TPHAやFTA-ABSなどがあります。一般に妊婦健診では、STSとTPHAで検査します。
妊娠後期にもう一度、検査を受けたほうがいいですか?
妊娠初期の検査で陰性の場合は、感染の可能性は低いと考えていいでしょう。しかし、陽性に出るのは感染から約3~4週間たってからなので、感染から日が浅いと陽性に出ないこともあります。このため、妊娠初期の検査で陰性でも、梅毒の疑いが強い場合には時間をおいて再検査することがあります。また、検査後に感染する可能性も否定できません。梅毒の心配のあるときは、妊娠後期に再度、梅毒の検査を受けるのが理想的でしょう。
妊婦健診で陽性の場合、詳しい検査をするのですか?
妊婦健診で受けるSTSやTPHAでは、過去に感染して治療が済んでいる場合も陽性に出ます。重要なのは、梅毒の病原体が活動しているかどうかです。FTA-ABSという検査や病原体(トレポネーマ・パリドム)そのものを検出する検査を行うなどして、慎重に確定診断を行います。
梅毒と診断されたら、どんな治療をするのですか?
妊娠中の治療は、母体を治療しつつ、胎内感染が起こることを前提に胎児を治療するのが目的です。具体的には、梅毒に効き目の高いペニシリン(抗生物質)を大量投与します。日本では主にペニシリンの内服薬を使います。妊婦が内服したペニシリンは、血液と胎盤を介して胎児にも届き、胎児の治療につながります。母体にペニシリンアレルギーがある場合には、別の抗生物質を使います。いずれにしても、陽性と出た段階で、高次医療機関に紹介されることが多いでしょう。確定診断のための検査や治療費は、公費の助成が受けられます。
母体が梅毒の場合、必ず赤ちゃんに感染しますか?
治療をしないと高率に感染するといわれていますが、母体の感染時期によって移らない場合もあります。というのは、感染からしばらくの間は、病原体は感染したところにだけいます。やがて、母体の血液の中に入ると胎盤を通して感染しますが、それまでには最低で3週間はかかります。ですから、理論上は、出産予定日近くの感染は移らないことになります。しかし、実際には感染時期がわからないことも多く、胎内感染を前提に治療計画をたてます。
先天梅毒の症状は? どんな治療をするのですか?
先天梅毒で生まれた赤ちゃんは、出生直後ははっきりした症状がないことが多いのですが、乳幼児期に症状が出てきます。典型的な症状には、肝脾腫(肝臓・脾臓が大きく腫れておなかがふくらむ)、紫斑(内出血による紫色の斑点)、黄疸(皮膚や粘膜が黄色くなること)などがあります。乳幼児期に症状が出る場合を早期先天梅毒といいます。STS、TPHA、FTA-ABSなどの検査で診断し、ペニシリンで治療します。なお、晩期先天梅毒といって、乳幼児期には症状はなく、学童期になってから症状が現れる場合があります。晩期先天梅毒の典型的な症状は、「ハチンソンの三徴」といって、角膜炎・難聴・のこぎり状の歯です。しかし、晩期先天梅毒は現在の日本ではほとんど見られません。
先天梅毒の赤ちゃんは何人ぐらい生まれていますか?
大変少ないといっていいでしょう。しかし、感染症情報センター(国立感染症研究所)の統計によると、1999年以来ずっと3~9人の一桁台だったのですが、2006年は12人となっています。大人の患者発生数をみると、2008年の823人で、2007年より100人多くなっています。年齢層で見ると、男性では35~39歳、女性では20~24歳の割合が高く、20~24歳の女性の場合、2007年には49例の報告があり、2003年は15例なので、3倍以上に増えているそうです。同センターでは、感染力の強い第1期、第2期の患者数が増えていること、妊娠年齢の女性の感染数が増える傾向にあることから、今後、母子感染が増加し、先天梅毒が増えるのではないかと懸念しています。
梅毒に感染するのはどんなときですか?
ほとんどは「性行為」によって感染します。梅毒の病原菌は主に粘膜にいるので、性行為(いわゆるセックス)だけでなく、擬似性行為(アナルセックスやオーラルセックスなど)でも感染します。気をつけないといけないのは、自覚症状のないまま、人に移す可能性があることです。梅毒は感染から約3週間は症状が出ません(潜伏期)。その後、皮膚や粘膜(外性器や口の中、唇など)に発疹が出ますが、痛みはないし、数も少ないことが多く、しかも治療をしなくても2~3週間で消えてしまいます! 潜伏期からこの間までを第1期といいますが、その後、約3ヶ月たって第2期の症状が出るまでは、再び無症状になります。さらに、感染しても症状が全く出ない人もいます。つまり、自分が梅毒と知らないまま人に移したり、相手が梅毒と知らないまま移されることもあるわけです。
感染を予防する方法はありますか?
梅毒に感染している人、とくに感染力の強い第1期・第2期の人との性的な接触を避けることです。また、妊娠中でもコンドームを使うと予防効果があります。しかし、最近はオーラルセックスによる感染例が増えています。擬似性行為で移ることを忘れないように!
感染が心配なときは、いつ頃検査を受ければいいですか?
梅毒の病原菌への抗体ができると、検査で陽性になります。抗体ができるのは、感染から約3週間後です。それ以前には検査を受けても陰性になるので、注意しましょう。
陽性のときは、パートナーも検査を受けたほうがいいですか?
もちろんです。必ず検査を受け、必要なら治療をすることです。ただし、どちらが移したのかなどの感染源をたどるより、今はおなかにいる赤ちゃんの健康を第一に考え、治療に専念しましょう。
取材協力/国立成育医療センター(世田谷区)
監修/久保隆彦先生(国立成育医療センター 周産期診療部産科医長)
はじめてのおむつ交換もあんしんの「おしりガイド」をご存じですか?

ムーニーは、赤ちゃんのおしりを置く場所がひと目で確認できる「おしりガイド」で、ママもパパも誰でも正しく簡単におむつ替えができます。
release : 2010.02.03
- お気に入り機能はブラウザのcookieを使用しています。ご利用の際はcookieを有効にしてください。
また、iPhone、iPadのSafariにおいては「プライベートブラウズ」 機能をオフにしていただく必要があります - cookieをクリアすると、登録したお気に入りもクリアされます。



















